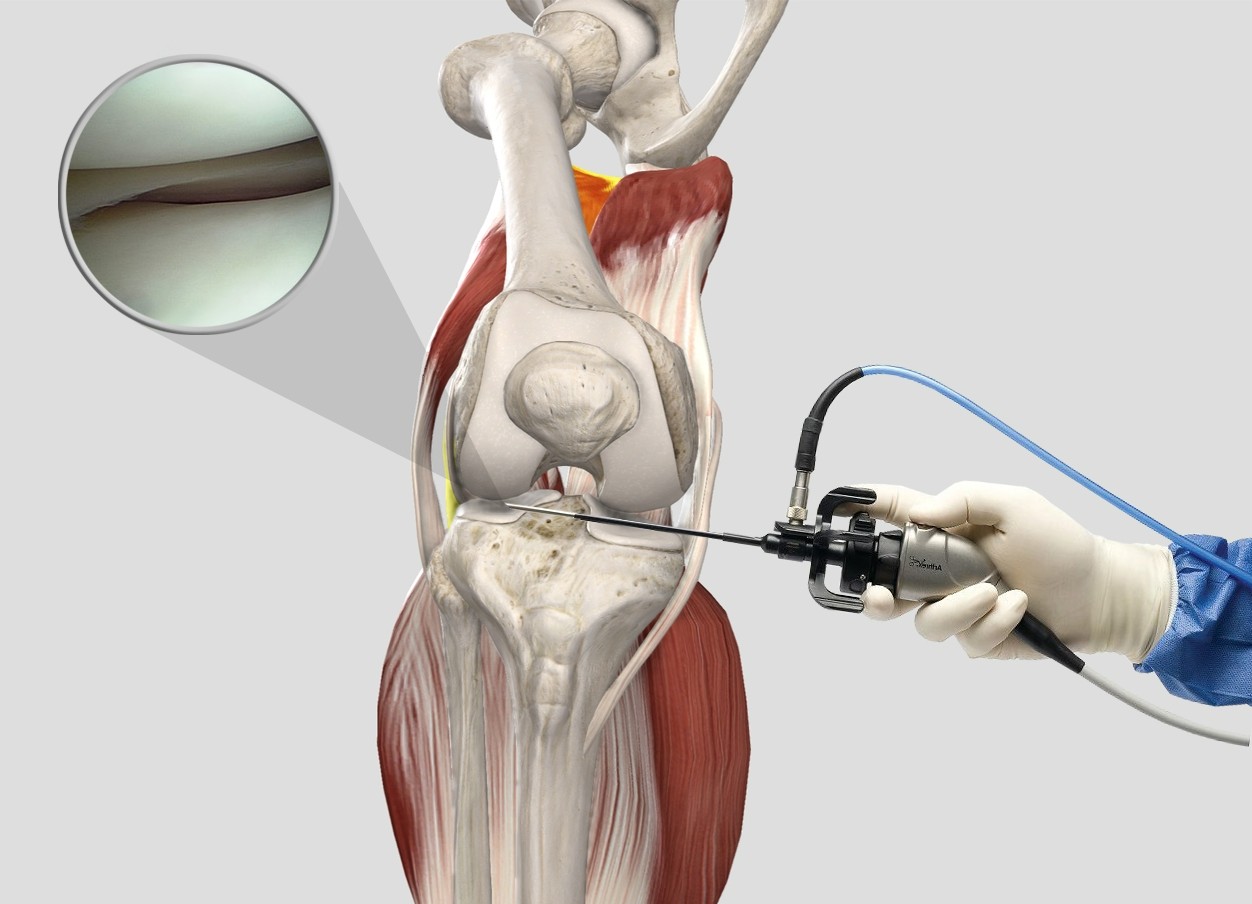
Сегодня разберем, как лечат порванные связки через проколы. Подронее можно узнать на сайте https://centr-hirurgii.ru/surgery/operativnaya-travmatologiya-ortopediya/artroskopicheskaya-plastika-svyazok/. В клиниках такую операцию выполняют артроскопически: хирург делает 2–3 небольших отверстия, вводит камеру и инструменты, восстанавливает разорванную связку и фиксирует ее. Разрезов почти нет, мышцы не травмируются, сустав сохраняет анатомию. Боль меньше, а восстановление идет быстрее, чем после “открытой” операции.
Когда операция нужна
Есть четкие признаки. Сустав “ходит” и подламывается. Боль мешает даже при ходьбе по ровной поверхности. Отек сходит, а нестабильность остается. Спорт и активная работа невозможны. На МРТ видно разрыв. Также вмешательство показано, когда консервативное лечение уже было, но результата нет.
Простой ориентир: если колено, голеностоп или плечо “предают” при бытовых движениях, значит стабильность нарушена. Связку нужно восстановить.
Какие связки чаще всего восстанавливают
Чаще всего — переднюю крестообразную связку (ПКС) колена. Также оперируют медиальные и латеральные коллатеральные связки, заднюю крестообразную, связки голеностопа (ATFL, CFL), стабилизаторы плеча при привычном вывихе, а также связки кисти.
Подготовка по шагам
Диагноз подтверждают клиническими тестами и МРТ. Делают анализы, ЭКГ, консультацию анестезиолога. За неделю убирают добавки, которые разжижают кровь. В день операции ногу или руку бреют в клинике. Накануне ужинают легко, утром приходят натощак. Ортез, костыли и компрессионные чулки подбирают заранее, чтобы после операции не искать их в спешке.
Как проходит операция
Анестезия спинальная или общая — выбирают вместе с пациентом. Хирург вводит артроскоп, осматривает сустав изнутри, удаляет “лохмотья” разрыва, подготавливает костные каналы. Затем вводит трансплантат и фиксирует его анкерами или винтами. Камера показывает все на экране, поэтому точность высокая. В конце полость промывают, проколы ушивают 1–2 швами и накладывают повязку.
Длительность обычно 40–90 минут. В тот же день пациент встает и делает первые шаги по схеме врача.
Откуда берут новую связку
Есть три пути.
Аутотрансплантат. Берут собственное сухожилие — чаще полусухожильной мышцы, реже надколенника или квадрицепса. Плюс — приживается отлично. Минус — небольшой донорный дискомфорт в первые недели.
Аллотрансплантат. Донорский материал из банка тканей. Плюс — меньше болит место забора. Минус — более длительное “врастание”, поэтому нагрузку наращивают осторожно.
Синтетика применяют редко и точечно. Ее выбирают при повторных повреждениях и особых задачах спорта.
Чем артроскопия отличается от “открытой” операции
Проколы вместо разреза. Меньше крови. Точная установка трансплантата. Риск инфекции ниже. Шрамов практически не видно. Возврат к повседневности идет быстрее, потому что мышцы и капсула не рассекаются.
Риски и как их снижают
Любая операция несет риски. Это кровоподтек, боль, инфекция, тромбоз, скованность, повторная нестабильность. Команда предотвращает их заранее: правильная профилактика тромбоза, антибиотик в начале операции, холод и компресс после вмешательства, ранняя ЛФК с точной амплитудой. Пациент получает понятную памятку и контакты для связи в случае вопросов.
Реабилитация без сложных слов
Ниже — базовая логика для колена после пластики ПКС. Для голеностопа и плеча сроки и упражнения отличаются, но принцип похож: сначала снять отек и боль, потом вернуть движение, затем силу и координацию.
Недели 0–2. Отек вниз, боль под контролем, хладопакеты 5–6 раз в день по 15 минут. Напряжение квадрицепса лежа, подъемы прямой ноги, разгибание колена до полного выпрямления — это важно, иначе появится “минус” разгибания. Ходьба на костылях. Ортез фиксирует сустав.
Недели 3–6. Больше сгибания, работа в закрытой цепи: полуприседы у стены, шаги на платформу низкой высоты, ходьба по ровной поверхности. Велотренажер без сопротивления. Упор на качество движений, а не на количество повторов.
Недели 7–12. Сила и контроль. Эластичные ленты, тренажеры с малым весом, координационная подушечка, шаговые упражнения боком, лестница. Бег трусцой по разрешению доктора и реабилитолога. Повороты и ускорения пока рано.
Месяцы 4–6. Возврат к спорту поэтапно: прыжки, интервальный бег, смена направления. Тесты симметрии силы и прыжковых проб показывают готовность. Если показатели ниже нормы, дают еще время. Так безопаснее, чем выйти на поле и снова порвать связку.
Пример из практики
Офисный сотрудник, 32 года, травма ПКС при игре в футбол. Беспокоила “вилка” колена на поворотах, лесница давалась тяжело. Выполнили артроскопическую пластику ауто-сухожилием полусухожильной мышцы, фиксация титановыми винтами. Через сутки ходил с костылями. На 3-й неделе — велотренажер. К концу 3-го месяца — легкий бег. На 6-м месяце — возобновил футбол по часовой программе под контролем физио. Главный вывод пациента: строгая реабилитация важнее спешки.
Частые вопросы без мифов
Можно ли обойтись без операции. Иногда да. При частичном повреждении и низких требованиях к спорту стабильность удается вернуть с помощью ЛФК и ортеза. При полном разрыве и “провалах” в быту лучше восстановить связку.
Когда садиться за руль. Обычно через 2–3 недели для левой ноги при автомате и через 4–6 недель для правой ноги. Решение дает врач после осмотра.
Когда вернусь к спорту. Большинству нужен диапазон 6–9 месяцев. Срок зависит от вида нагрузки и качества выполнения программы.
Скрип и щелчки. Небольшие звуки без боли — норма в первые месяцы. Если боль растет, нужен осмотр.
Итоги
Артроскопическая пластика связок возвращает стабильность сустава и обычную жизнь. Успех складывается из точной техники, правильного выбора трансплантата и дисциплины в реабилитации. Все дело в том, что связка приживается медленно, а мышцы и мозг учатся заново управлять суставом. Поэтому нужен командный подход и поэтапная нагрузка. Подробнее можно узнать на сайте https://centr-hirurgii.ru/surgery/operativnaya-travmatologiya-ortopediya/artroskopicheskaya-plastika-svyazok/.
